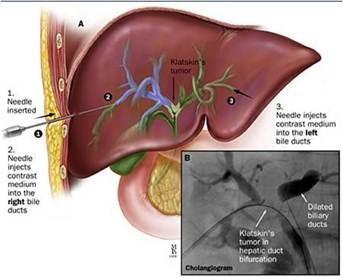
Tình trạng tắc mật cơ học (do u đường mật, sỏi mật hoặc u tụy) nếu không được giải áp kịp thời sẽ dẫn đến nhiễm trùng đường mật, suy gan và sốc nhiễm khuẩn. Kỹ thuật PTC (Percutaneous Transhepatic Cholangiography) và PTBD (Percutaneous Transhepatic Biliary Drainage) dưới hướng dẫn của siêu âm và màn tăng sáng (DSA) là "chìa khóa" để giải áp và chẩn đoán chính xác vị trí tắc nghẽn.
1. Chỉ định và Mục đích lâm sàng
Chụp đường mật qua da (PTC): Sử dụng thuốc cản quang để dựng hình hệ thống đường mật, xác định vị trí và bản chất của tổn thương gây tắc nghẽn.
Dẫn lưu đường mật (PTBD): * Giải áp đường mật trong các trường hợp tắc mật cấp tính hoặc nhiễm trùng mật.
Chuẩn bị trước phẫu thuật cho bệnh nhân ung thư đường mật, ung thư gan.
Điều trị giảm nhẹ (đặt Stent) cho bệnh nhân ung thư giai đoạn cuối không còn chỉ định phẫu thuật.
Tạo đường hầm để lấy sỏi mật hoặc tán sỏi qua da.
2. Quy trình thực hiện tiêu chuẩn
Bước 1: Chuẩn bị tiền thủ thuật
Xét nghiệm: Kiểm tra đông máu (PT, INR, tiểu cầu) để đảm bảo không có nguy cơ chảy máu cao.
Nhịn ăn: Ít nhất 6 giờ trước thủ thuật.
Kháng sinh dự phòng: Tiêm trước thủ thuật 30–60 phút để phòng ngừa du khuẩn huyết khi bơm thuốc cản quang vào đường mật đang bị áp lực cao.
Bước 2: Chọc dò và Chụp hình (PTC)
Bác sĩ dùng siêu âm để chọn nhánh đường mật giãn phù hợp (thường là gan phải hoặc gan trái).
Sử dụng kim Chiba (kim nhỏ, lòng dẻo) chọc qua nhu mô gan vào lòng đường mật.
Bơm thuốc cản quang dưới màn huỳnh quang tăng sáng (DSA) để quan sát toàn bộ hình thái đường mật và vị trí tắc.
Bước 3: Đặt dẫn lưu (PTBD)
Luồn dây dẫn (Guidewire) qua kim vào sâu trong đường mật.
Nong rộng đường chọc và đặt ống dẫn lưu (Pigtail) vào vị trí cần thiết.
Dẫn lưu ra ngoài: Mật chảy toàn bộ ra túi chứa (áp dụng khi không qua được chỗ tắc).
Dẫn lưu trong - ngoài: Một phần mật chảy xuống ruột, một phần ra túi (áp dụng khi luồn được dây dẫn qua chỗ tắc xuống tá tràng).
3. Theo dõi và Xử trí biến chứng hậu thủ thuật
Bệnh nhân cần được chăm sóc tại phòng bệnh nội trú với các lưu ý:
Theo dõi dịch mật: Số lượng, màu sắc và tính chất dịch (mật trong, có mủ hay có máu).
Biến chứng sớm: * Chảy máu: Chảy máu vào đường mật hoặc tràn máu ổ bụng (do tổn thương mạch máu gan).
Rò mật: Gây viêm phúc mạc mật.
Nhiễm trùng: Sốt cao, rét run (cần tăng cường kháng sinh).
Chăm sóc ống: Bơm rửa ống dẫn lưu hàng ngày bằng nước muối sinh lý vô trùng để tránh tắc ống do bùn mật hoặc cục máu đông.
4. Ưu điểm so với nội soi ngược dòng (ERCP)
Tiếp cận được các tổn thương ở vị trí cao (rốn gan).
Thực hiện được trên bệnh nhân đã phẫu thuật cắt dạ dày hoặc nối vị tràng (giải phẫu thay đổi).
Tỷ lệ thành công cao trong việc giải áp khi đường mật giãn lớn.
