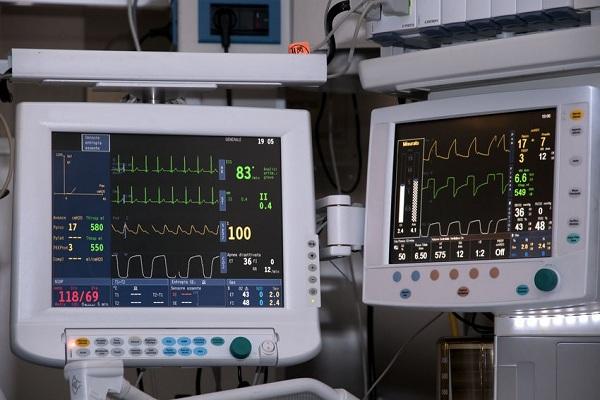
Tại khoa Hồi sức tích cực (ICU), tình trạng bệnh nhân luôn diễn biến phức tạp và có thể chuyển biến xấu chỉ trong vài giây. Hệ thống Monitor trung tâm (Central Station) đóng vai trò là hạt nhân trong quản lý bệnh nhân nặng, cho phép tổng hợp và hiển thị dữ liệu từ tất cả các máy theo dõi tại giường về một trạm quan sát chung, giúp đội ngũ y bác sĩ giám sát từ xa một cách liên tục và toàn diện.
1. Các thông số theo dõi cốt yếu trên Monitor trung tâm
Một hệ thống monitor tiêu chuẩn tại ICU phải cung cấp chính xác các chỉ số sau:
Điện tâm đồ (ECG): Theo dõi nhịp tim, phát hiện sớm các rối loạn nhịp nguy hiểm như rung thất, nhịp nhanh thất.
Độ bão hòa oxy trong máu ($SpO_2$): Giám sát tình trạng hô hấp và trao đổi khí.
Huyết áp: Bao gồm huyết áp không xâm lấn (NIBP) và huyết áp động mạch xâm lấn (IBP) – thông số cực kỳ quan trọng đối với bệnh nhân sốc hoặc dùng thuốc vận mạch.
Nhịp thở (RR): Phát hiện cơn ngừng thở hoặc suy hô hấp.
Thân nhiệt (T): Theo dõi liên tục cho bệnh nhân nhiễm trùng huyết hoặc đang thực hiện kỹ thuật hạ thân nhiệt chỉ huy.
2. Quy trình vận hành và theo dõi (5 Bước)
Bước 1: Chuẩn bị và kết nối bệnh nhân
Kiểm tra máy theo dõi tại giường (đã được kiểm định an toàn kỹ thuật).
Dán điện cực ECG, đeo bao đo huyết áp và đầu dò $SpO_2$ cho bệnh nhân đúng vị trí.
Kết nối Monitor tại giường với hệ thống mạng trung tâm của khoa.
Bước 2: Thiết lập cấu hình tại trạm trung tâm
Nhập thông tin bệnh nhân (Họ tên, mã số nội trú, số giường) vào hệ thống.
Cài đặt ngưỡng báo động (Alarms) phù hợp với tình trạng bệnh lý của từng người. Lưu ý: Ngưỡng báo động quá rộng sẽ bỏ sót dấu hiệu nguy hiểm, nhưng quá hẹp sẽ gây ra hiện tượng "mệt mỏi vì báo động" (Alarm Fatigue) cho nhân viên y tế.
Bước 3: Giám sát và Phân tích dữ liệu
Điều dưỡng trực trạm trung tâm phải quan sát màn hình liên tục.
Phân tích các dạng sóng (Sóng điện tim, sóng mạch $SpO_2$, sóng huyết áp động mạch) để loại bỏ các nhiễu kỹ thuật (do bệnh nhân cử động hoặc điện cực bị tuột).
Bước 4: Xử trí báo động
Khi có báo động, nhân viên trực phải xác định ngay mức độ ưu tiên (Báo động đỏ - nguy kịch, Báo động vàng - cảnh báo).
Tiếp cận ngay giường bệnh để kiểm tra tình trạng lâm sàng của bệnh nhân trước khi điều chỉnh máy.
Bước 5: Ghi chép và Lưu trữ
Hệ thống Monitor trung tâm có khả năng lưu trữ dữ liệu trong 24-72 giờ.
Điều dưỡng trích xuất các thông số định kỳ (mỗi 1 giờ hoặc mỗi 15-30 phút tùy tình trạng bệnh) vào phiếu theo dõi chuyên khoa.
3. Bảo trì và Kiểm định thiết bị
Để đảm bảo kết quả theo dõi chính xác, hệ thống phải được bảo trì nghiêm ngặt:
Vệ sinh hàng ngày: Lau sạch các đầu nối, dây dẫn bằng dung dịch sát khuẩn phù hợp.
Kiểm tra kỹ thuật: Thay thế các dây cáp bị nứt gãy, điện cực hết hạn sử dụng.
Kiểm định định kỳ: Theo quy định, Monitor bệnh nhân phải được kiểm định sai số các thông số đo ($ECG, SpO_2, NIBP$) ít nhất 1 lần/năm bởi các đơn vị có chức năng.
4. Những lưu ý để tránh sai sót
Không tắt âm thanh báo động: Tuyệt đối không tắt hẳn âm thanh cảnh báo khi chưa xử lý xong nguyên nhân.
Phân biệt nhiễu: Luôn đối chiếu thông số trên máy với tình trạng lâm sàng (màu sắc da, tri giác, mạch ngoại vi) của bệnh nhân.
Bàn giao ca: Khi chuyển ca trực, cần bàn giao kỹ các cài đặt ngưỡng báo động đặc biệt của những bệnh nhân nguy kịch.
Kết luận:
Hệ thống Monitor trung tâm là công cụ hỗ trợ đắc lực nhưng không thể thay thế hoàn toàn sự quan sát trực tiếp của người thầy thuốc. Việc vận hành quy trình theo dõi chuẩn y khoa giúp biến những con số vô tri trên màn hình thành những thông tin cứu mạng quý giá.
